A Doença de Alzheimer (DA) é um distúrbio neurodegenerativo progressivo e fatal, marcado por deterioração cognitiva e memória, declínio nas atividades diárias e sintomas neuropsiquiátricos variados.
Essa condição resulta de anormalidades no processamento de proteínas no sistema nervoso central, levando ao acúmulo de fragmentos proteicos tóxicos nos neurônios e espaços intercelulares.
Tal acúmulo contribui para a perda neuronal progressiva, particularmente no hipocampo, responsável pela memória, e no córtex cerebral, crucial para funções como linguagem, raciocínio, percepção sensorial e pensamento abstrato.
Incidência da Doença de Alzheimer
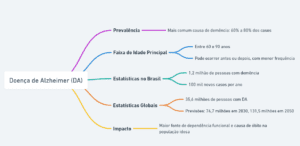
A DA é a causa mais comum de demência, representando de 60% a 80% de todos os casos. A doença acomete principalmente pessoas entre 60 e 90 anos, podendo aparecer antes e também depois desta faixa de idade, porém com menor frequência.
Segundo o Ministério da Saúde, cerca de 1,2 milhão de pessoas vivem com alguma forma de demência no Brasil e 100 mil novos casos são diagnosticados por ano. De acordo com a OMS, estima-se que existam 35,6 milhões de pessoas com DA no mundo, sendo que o número tende a dobrar até o ano de 2030 e triplicar até 2050.
Estimativas da Alzheimer’s Disease International informam que o número de pessoas poderá chegar a 74,7 milhões em 2030 e a 131,5 milhões em 2050, devido ao envelhecimento da população mundial.
Atualmente, a DA representa a maior fonte de dependência funcional, necessidade de institucionalização e causa de óbito na população idosa em nosso país.
Tipos de Alzheimer
Embora essas sejam as categorias principais, a pesquisa continua a revelar mais sobre a complexidade da doença, incluindo subtipos baseados em características patológicas, respostas ao tratamento e progressão dos sintomas.
Cada tipo de Alzheimer pode ter características únicas em termos de progressão, sintomas e abordagens de tratamento, refletindo a necessidade de estratégias personalizadas no cuidado e na pesquisa da doença.
Confira:
1.Doença de Alzheimer de Início Precoce:
-
- Esta forma da doença ocorre em pessoas com menos de 65 anos de idade. Em muitos casos, os sintomas começam a aparecer entre os 30 e os 60 anos de idade.
- É menos comum do que o Alzheimer de início tardio, representando cerca de 5% a 10% de todos os casos de Alzheimer.
- Muitas vezes tem uma ligação genética forte, com vários genes já identificados que podem aumentar o risco de desenvolvimento da doença.
- Sintomas iniciais podem ser sutis, incluindo esquecimento, dificuldade de planejamento e organização, e desafios em gerenciar tarefas no trabalho ou em casa.
- À medida que a doença progride, os sintomas se tornam mais evidentes, como desorientação, mudanças de humor e comportamento, confusão sobre eventos, lugares e horários, e dificuldades crescentes com a fala e a escrita.
- Este tipo pode progredir mais rapidamente do que o Alzheimer de início tardio, embora a progressão varie significativamente entre indivíduos.
2.Doença de Alzheimer de Início Tardio:
-
- É a forma mais comum da doença, ocorrendo em pessoas com 65 anos de idade ou mais.
- Embora a genética desempenhe um papel, os fatores de risco ambientais e o estilo de vida também são considerados importantes.
- Este tipo tem uma progressão mais variável e pode ser influenciado por uma ampla gama de fatores genéticos e não genéticos.
- Os sintomas iniciais são frequentemente leves, como perda de memória de curto prazo, confusão ocasional sobre o tempo ou lugar, e dificuldade em encontrar as palavras certas.
- Com o tempo, os sintomas se intensificam, levando a alterações significativas na personalidade e no comportamento, perda da capacidade de se comunicar, reconhecer familiares ou amigos, e realizar as atividades da vida diária.
- Este tipo tende a ter uma progressão mais lenta inicialmente, mas eventualmente leva a uma dependência completa e necessidade de cuidados integrais.
3.Doença de Alzheimer Familiar (FAD):
-
- É uma forma rara de Alzheimer de início precoce que é diretamente causada por mutações em um dos três genes: o gene da presenilina 1 (PSEN1), o gene da presenilina 2 (PSEN2) ou o gene da proteína precursora do amiloide (APP).
- Indivíduos com uma mutação nesses genes têm quase 100% de chance de desenvolver a doença.
- A FAD é caracterizada por um início muito precoce, muitas vezes antes dos 65 anos, e é herdada de maneira autossômica dominante, significando que apenas um dos pais precisa passar a mutação para o risco de desenvolvimento da doença ser transmitido.
- Os sintomas são semelhantes aos da doença de início precoce, mas começam muito mais cedo, muitas vezes antes dos 65 anos, e podem incluir espasmos musculares e convulsões em alguns casos.
- A progressão é geralmente rápida, com um declínio cognitivo e funcional significativo ocorrendo em poucos anos após o início dos sintomas.
4.Doença de Alzheimer Esporádica:
-
- Refere-se aos casos de Alzheimer onde não há uma história familiar clara ou uma mutação genética conhecida causando a doença.
- A maioria dos casos de Alzheimer é esporádica e ocorre devido a uma combinação de fatores genéticos, ambientais e do estilo de vida.
- Os sintomas seguem o padrão do Alzheimer de início tardio, começando geralmente com esquecimentos leves e evoluindo para perda severa de memória, dificuldades de comunicação, e incapacidade de realizar tarefas diárias.
- A progressão pode variar amplamente entre indivíduos, com alguns experimentando uma progressão lenta e outros um avanço mais rápido da doença.
Fases e Sintomas da Doença de Alzheimer (DA)
A progressão da Doença de Alzheimer pode ser dividida em três fases principais que apresentam os seguintes sintomas:
- Fase Inicial (Leve):
- Caracterizada por esquecimentos, especialmente de informações recentes, como conversas ou eventos.
- Dificuldades sutis com tarefas complexas que exigem planejamento ou organização.
- Mudanças leves na personalidade ou no comportamento podem ser observadas.
- Fase Intermediária (Moderada):
- Aumento da perda de memória, incluindo eventos importantes e informações pessoais.
- Dificuldades crescentes em realizar tarefas diárias, como se vestir e tomar banho.
- Surgimento de confusão ou desorientação em relação a tempo e lugar.
- Alterações significativas no comportamento, como agitação, irritabilidade ou apatia.
- Dificuldades linguísticas também são identificadas.
- Fase Avançada (Severa):
- Perda quase total da memória, incluindo reconhecimento de familiares e amigos próximos.
- Incapacidade de comunicar-se efetivamente.
- Dependência completa dos outros para cuidados pessoais.
- Possíveis problemas de saúde física, como dificuldades de mobilidade ou problemas de deglutição.
- Frequentemente acompanhada por depressão, ansiedade e apatia.
Escalas de Gravidade da Doença de Alzheimer
As escalas de gravidade da Doença de Alzheimer são ferramentas clínicas essenciais que ajudam os profissionais de saúde a avaliar o estágio da doença, o comprometimento funcional e as alterações de comportamento de um paciente.
Essas escalas fornecem uma base para entender a progressão da doença e planejar o tratamento e o cuidado apropriados. Algumas das escalas mais comumente usadas incluem:
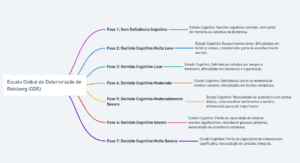
- Escala Global de Deterioração de Reisberg (GDS), também conhecida como Escala de Reisberg:
- Fornece uma descrição detalhada dos sete estágios da doença, desde a ausência de declínio cognitivo até a fase muito severa da doença de Alzheimer. É útil para uma avaliação geral do declínio cognitivo e funcional.
- Miniexame do Estado Mental (MMSE) ou Folstein Test:
- Uma ferramenta de triagem rápida que avalia funções cognitivas incluindo orientação, atenção, memória, linguagem e habilidades visuo-espaciais. Os escores variam de 0 a 30, com pontuações mais baixas indicando maior comprometimento cognitivo.
- Inventário Neuropsiquiátrico (NPI):
- Avalia a presença e a severidade de sintomas neuropsiquiátricos, como delírios, alucinações, agitação/agressão, depressão, ansiedade, euforia, apatia, desinibição, irritabilidade, comportamento motor aberrante, distúrbios do sono e alterações do apetite.
- Avaliação Cognitiva de Montreal (MoCA):
- Semelhante ao MMSE, mas considerada mais sensível para detectar estágios iniciais de declínio cognitivo, especialmente problemas leves de pensamento e memória. Abrange áreas como atenção e concentração, funções executivas, memória, linguagem, habilidades visuoconstrutivas, cálculo, e orientação temporal e espacial.
- Escala de Avaliação da Doença de Alzheimer (ADAS-Cog):
- Uma escala mais detalhada que avalia a gravidade dos sintomas cognitivos mais comuns da doença de Alzheimer. É amplamente utilizada em contextos de pesquisa clínica para avaliar a eficácia dos tratamentos.
- Escala de Demência de Blessed-Roth:
- Foca no impacto do declínio cognitivo nas atividades da vida diária, avaliando áreas como a capacidade de se vestir, higiene pessoal, e manter finanças.
- Escala de Atividades da Vida Diária (ADL):
- Avalia a capacidade do paciente de realizar atividades cotidianas, ajudando a determinar o nível de assistência necessário. Inclui tarefas básicas como alimentar-se, vestir-se e banhar-se, além de atividades instrumentais mais complexas, como gerenciar medicamentos e finanças.
- Escala de Atividades Instrumentais da Vida Diária (IADL):
- Concentra-se em atividades diárias mais complexas que são necessárias para viver de forma independente na comunidade, como fazer compras, preparar refeições, usar o telefone, gerenciar medicamentos, e lidar com finanças.
Cada uma dessas escalas tem seus próprios pontos fortes e limitações, e a escolha da escala apropriada depende dos objetivos específicos da avaliação e do contexto clínico.
O uso combinado de múltiplas escalas pode oferecer uma visão mais abrangente do estado do paciente, facilitando um planejamento de cuidado mais informado e personalizado.
Exemplo da Escala Global de Deterioração de Reisberg GDS é útil para profissionais de saúde avaliarem a progressão da doença de Alzheimer e outras demências, facilitando o planejamento do tratamento e dos cuidados necessários conforme a doença avança.
Fatores de Risco
Embora a etiologia exata permaneça indefinida, a predisposição genética é amplamente reconhecida. A DA constitui a forma predominante de demência neurodegenerativa em idosos, correspondendo a mais da metade dos casos de demência nesta população.
Vários fatores podem aumentar o risco de uma pessoa desenvolver a DA. Estes incluem:
- Idade: O risco aumenta significativamente após os 65 anos de idade.
- Genética: Histórico familiar e certos genes (como o APOE ε4) estão associados a um risco maior.
- Fatores Cardiovasculares: Hipertensão, colesterol alto, obesidade e diabetes podem contribuir para o risco de DA.
- Traumatismo Craniano: Lesões na cabeça podem aumentar o risco de desenvolver a doença.
- Estilo de Vida e Fatores Ambientais: Sedentarismo, dieta pobre, fumo e exposição a certos poluentes ambientais também podem influenciar o risco.
Prevenção ao Alzheimer
Embora não haja uma maneira garantida de prevenir a DA, algumas estratégias podem ajudar a reduzir o risco:
- Manter a Atividade Mental: Atividades que estimulam o cérebro, como leitura, jogos de tabuleiro e quebra-cabeças, podem ajudar a manter a função cognitiva.
- Exercícios Físicos: A atividade física regular pode ajudar a reduzir o risco de DA ao manter a saúde do coração e dos vasos sanguíneos.
- Dieta Saudável: Uma dieta rica em frutas, vegetais, peixes e nozes, como a dieta mediterrânea, pode contribuir para a saúde do cérebro.
- Controle de Fatores de Risco Cardiovascular: Gerenciar a hipertensão, colesterol e diabetes é crucial.
- Evitar Fumo e Limitar o Consumo de Álcool: Estes comportamentos podem aumentar o risco de desenvolver DA.
Diagnóstico da Doença de Alzheimer (DA)
O diagnóstico da DA é predominantemente clínico, iniciando-se com uma avaliação detalhada do histórico médico e um exame físico, seguido por avaliações neuropsicológicas para testar a memória, a função executiva e outras habilidades cognitivas. Realizado por exclusão, o diagnóstico da DA envolve avaliação de condições como depressão e análises laboratoriais focadas em funções tireoidianas e níveis de vitamina B12.
Embora não exista um teste definitivo para a DA, biomarcadores encontrados no líquido cefalorraquidiano, juntamente com técnicas de imagem cerebral como a ressonância magnética (RM) e a tomografia por emissão de pósitrons (PET), podem ajudar a confirmar a presença de características patológicas da doença e a excluir outras condições.
Principais Estudos Científicos sobre a Doença de Alzheimer (DA) e o manejo de Canabinoides

O estudo explora o potencial do canabidiol (CBD) em combater a neurodegeneração associada à doença de Alzheimer (DA).
Principais pontos destacados:
- Neuroproteção e Anti-inflamação: O CBD demonstrou ter propriedades neuroprotetoras e anti-inflamatórias, mitigando déficits cognitivos induzidos por Aβ por meio da modulação da atividade microglial, promoção da liberação de fatores neurotróficos e regulação de genes inflamatórios.
- Eficácia Terapêutica: Administração de CBD mostrou efeito protetor contra a toxicidade do Aβ tanto in vitro quanto in vivo, juntamente com a melhoria do comprometimento cognitivo em modelos de camundongos.
- Mecanismos Subjacentes: A análise RNA-seq revelou que o CBD modula a resposta inflamatória e restaura a função sináptica em modelos de DA, sugerindo um mecanismo pelo qual o CBD exerce seus efeitos terapêuticos.
- Implicações para Diretrizes Nutricionais: Os resultados apoiam a inclusão potencial do CBD nas diretrizes nutricionais futuras para a prevenção da doença de Alzheimer, destacando sua segurança e eficácia como agente terapêutico.
Os resultados fornecem insights sobre como o Canabidiol (CBD) pode ser integrado em estratégias preventivas e terapêuticas para a doença de Alzheimer, enfatizando a necessidade de mais pesquisas para explorar plenamente seu potencial.
Abate G, Uberti D, Tambaro S. Potential and Limits of Cannabinoids in Alzheimer’s Disease Therapy. Biology (Basel). 2021 Jun 17;10(6):542. doi: 10.3390/biology10060542. PMID: 34204237; PMCID: PMC8234911.
Este estudo explora a viabilidade de utilizar o sistema endocanabinoide como uma opção terapêutica para a doença de Alzheimer (DA).
Os pontos-chave resumidos são:
- Efeito neuroprotetor dos canabinoides: Descobertas recentes indicam que a modulação dos receptores canabinoides 1 (CB1) e 2 (CB2) pode ter efeitos neuroprotetores, sem as propriedades recreativas e farmacológicas da Cannabis sativa. Os canabinoides mostraram potencial em reduzir a deposição de placas amiloides e estimular a neurogênese no hipocampo.
- Desafios e limitações: Apesar dos efeitos benéficos, existem limitações significativas, como a determinação da dosagem terapêutica correta e o momento do tratamento.
- Interseção com outros tratamentos de DA: Enquanto a etiologia da DA não foi completamente revelada, investigar novos mecanismos patológicos é essencial para desenvolver drogas eficazes e seguras. O estudo aponta para a importância de compreender melhor os mecanismos etiopatológicos envolvidos na DA, o que pode fornecer alvos farmacológicos eficazes para o tratamento da doença.
Este resumo abrange os principais aspectos discutidos no estudo, focando no potencial dos canabinoides na terapia da doença de Alzheimer e destacando tanto as oportunidades quanto os desafios associados ao seu uso.

Este estudo, piloto aberto, investigou a segurança e a eficácia do óleo de cannabis medicinal (MCO) contendo THC como tratamento adicional na redução de sintomas comportamentais e psicológicos de demência (BPSD) em pacientes com doença de Alzheimer (DA).
Os principais pontos e resultados da pesquisa são:
- Tipo de Estudo e Abrangência: Foi um estudo piloto aberto, de 4 semanas, com 11 pacientes com DA, visando medir a eficácia e segurança do MCO na atenuação dos BPSD como complemento à farmacoterapia.
- Resultados Principais: Dez pacientes completaram o estudo, mostrando uma redução significativa no escore de gravidade da Impressão Clínica Global (CGI) de 6,5 para 5,7 (p < 0,01) e no escore do Inventário Neuropsiquiátrico (NPI) de 44,4 para 12,8 (p < 0,01). As áreas do NPI com diminuição significativa incluíram delírios, agitação/agressão, irritabilidade, apatia, distúrbios do sono e estresse do cuidador.
- Conclusão: A adição de MCO ao regime farmacoterapêutico de pacientes com Alzheimer é segura e uma opção de tratamento promissora.
Portanto, o estudo sugere que o óleo de cannabis medicinal pode ser uma abordagem segura e eficaz para tratar sintomas comportamentais e psicológicos em pacientes com doença de Alzheimer, oferecendo uma alternativa promissora ao uso de antipsicóticos, que muitas vezes oferecem apenas melhorias modestas e estão associados a um aumento da mortalidade.
Aso E, Andrés-Benito P, Ferrer I. Delineating the Efficacy of a Cannabis-Based Medicine at Advanced Stages of Dementia in a Murine Model. J Alzheimers Dis. 2016 Oct 4;54(3):903-912. doi: 10.3233/JAD-160533. PMID: 27567873.
O estudo publicado no Journal of Alzheimer’s Disease em 2016, investiga a eficácia de uma medicina baseada em cannabis, especificamente uma combinação de Δ9-tetrahidrocanabinol (Δ9-THC) e canabidiol (CBD), em modelos de camundongos em estágios avançados de demência.
Destaca que, enquanto o tratamento com esses extratos de cannabis reduziu a fenotipia semelhante à Alzheimer em camundongos transgênicos AβPP/PS1 quando administrado cronicamente durante o estágio sintomático inicial, os resultados apresentam que esses canabinoides naturais continuam eficazes na redução do comprometimento da memória em camundongos AβPP/PS1 em estágios avançados da doença.
No entanto, eles não foram eficazes em modificar o processamento do Aβ ou em reduzir a reatividade glial associada à deposição aberrante do Aβ, como ocorre quando administrado em estágios iniciais da doença.
Este estudo também demonstra que os canabinoides naturais não afetam o comprometimento cognitivo associado ao envelhecimento saudável em camundongos selvagens.
Principais pontos destacados no estudo incluem:
- A combinação de Δ9-THC e CBD foi eficaz na redução do comprometimento da memória em camundongos transgênicos AβPP/PS1 em estágios avançados da doença de Alzheimer.
- O tratamento não modificou o processamento do Aβ nem reduziu a reatividade glial associada à deposição de Aβ.
- Os canabinoides não afetaram o comprometimento cognitivo associado ao envelhecimento em camundongos do tipo selvagem.
- Os efeitos positivos induzidos por Δ9-THC e CBD em camundongos AβPP/PS1 idosos estão associados à redução dos níveis de GluR2/3 e ao aumento dos níveis de GABA-A Rα1 em animais tratados com canabinoides em comparação com animais tratados apenas com veículo.
Este estudo fornece evidências sobre o potencial terapêutico dos canabinoides no tratamento de sintomas de demência em estágios avançados da doença de Alzheimer.

Este estudo investigou os efeitos do tratamento de longo prazo com Canabidiol (CBD) na prevenção de déficits de reconhecimento social em camundongos transgênicos de Alzheimer (AβPPSwe/PS1ΔE9), oferecendo insights sobre a interação entre o CBD e os principais aspectos patológicos da doença de Alzheimer (DA).
Os camundongos AβPP x PS1 desenvolveram um déficit de reconhecimento social, que foi prevenido pelo tratamento com CBD. Este efeito benéfico do CBD não foi associado a alterações na carga de amiloide ou dano oxidativo.
No entanto, o estudo revelou um impacto sutil do CBD na neuroinflamação, colesterol e retenção de fitoesteróis dietéticos, sugerindo uma interação potencialmente benéfica do CBD com os processos patológicos da DA.
Os principais pontos destacados incluem:
- Prevenção de Déficits de Reconhecimento Social: O CBD preveniu o desenvolvimento de déficits de reconhecimento social em camundongos AβPP x PS1, sugerindo que o CBD pode ter potencial como tratamento preventivo para DA, especialmente relevante para sintomas de retraimento social e reconhecimento facial.
- Sem Impacto no Amiloide ou Dano Oxidativo: O tratamento com CBD não foi associado a alterações na carga de amilóide ou dano oxidativo, indicando que os efeitos benéficos do CBD podem ser mediados por outros mecanismos além da modulação direta desses marcadores patológicos.
- Impacto na Neuroinflamação e Colesterol: O estudo indicou um efeito sutil do CBD na neuroinflamação e no colesterol, apontando para a necessidade de investigações adicionais para entender melhor como o CBD influencia esses aspectos da patologia da DA.
- Retenção de Fitoesteróis Dietéticos: Foi observado um efeito sutil do CBD na retenção de fitoesteróis dietéticos, merecendo investigação futura para explorar o potencial terapêutico dessa interação na AD.
É o primeiro estudo a demonstrar a capacidade do CBD de prevenir o desenvolvimento de déficits de reconhecimento social em um modelo transgênico de DA, fornecendo evidências preliminares que apoiam o potencial do CBD como tratamento preventivo para a doença de Alzheimer, com relevância particular para os sintomas de retraimento social e reconhecimento facial.
Formas de Tratamento da Doença de Alzheimer (DA)
O tratamento da DA foca em retardar a progressão dos sintomas e melhorar a qualidade de vida dos pacientes. Isso é feito através de uma abordagem multidisciplinar que inclui medicamentos (como inibidores da colinesterase e antagonistas dos receptores NMDA), intervenções psicossociais e suporte para as atividades da vida diária.
Embora atualmente não haja cura para a DA, intervenções precoces podem ajudar a gerenciar os sintomas e prolongar a independência do paciente.
Impacto nos Familiares
O diagnóstico de DA em um familiar traz consigo um impacto significativo, emocional e financeiro, sobre os cuidadores e a família como um todo. A progressiva perda de independência e as mudanças comportamentais exigem uma adaptação constante e podem levar a sentimentos de luto, estresse e sobrecarga.
É recomendado que os familiares busquem suporte em grupos de apoio, se informem sobre a doença e considerem o planejamento antecipado de cuidados para enfrentar os desafios que surgem com a progressão da DA.
Recomendações e Conclusão
Para médicos e profissionais da saúde, é crucial permanecer informado sobre os avanços na pesquisa, diagnóstico e tratamento da DA. A colaboração com a nossa equipe de consultores especializados pode oferecer acesso a recursos atualizados, estratégias de manejo com canabinoides e suporte aos pacientes e suas famílias.
A adoção de uma abordagem holística e empática, reconhecendo os desafios enfrentados pelos cuidadores, é essencial. Encorajamos os médicos a buscar continuamente informações e recursos que possam auxiliar na prestação de cuidados compassivos e eficazes para pacientes com DA e seus familiares, temos uma vasta biblioteca científica à disposição.
Este artigo visa instigar a busca por conhecimento contínuo e a importância da colaboração multidisciplinar no manejo de canabinoides no tratamento da Doença de Alzheimer, sublinhando que, através da prevenção, diagnóstico precoce e suporte adequado, é possível melhorar significativamente a qualidade de vida dos pacientes e de suas famílias.
Referências Bibliográficas:
- Alzheimer — Ministério da Saúde (www.gov.br)
- Alzheimer’s Association | Alzheimer’s Disease & Dementia Help
- Home | Alzheimer’s Disease International (ADI) (alzint.org)
- ABRAz – Associação Brasileira de Alzheimer
- Dementia (who.int)
- Doença de Alzheimer: saiba mais sobre a principal causa de demência no mundo | InformaSUS-UFSCar
- Cells | Free Full-Text | Assessing Cannabidiol as a Therapeutic Agent for Preventing and Alleviating Alzheimer’s Disease Neurodegeneration (mdpi.com)
- Potential and Limits of Cannabinoids in Alzheimer’s Disease Therapy – PubMed (nih.gov)
- (PDF) A Pilot Study of Cognitive Impairment in Longstanding Electroconvulsive Therapy–treated Schizophrenia Patients Versus Controls (researchgate.net)
- (PDF) Delineating the Efficacy of a Cannabis-Based Medicine at Advanced Stages of Dementia in a Murine Model (researchgate.net)
Informações que podem ser do seu interesse:
Este artigo é voltado exclusivamente para médicos. Sendo você um paciente ou interessado no tema, reforçamos que este artigo é puramente informativo e não substitui o aconselhamento médico profissional. Sempre consulte um profissional de saúde para discutir suas opções de tratamento.
Gostou deste conteúdo? Clique nos botões abaixo escolha o meio que gostaria de compartilhar ou clique no link, copie para o seu WhatsApp e compartilhe! Quanto mais pessoas conhecerem sobre o tratamento canabinoide, mas ajudamos as pessoas quem mais precisam de um tratamento menos invasivo que gera bem-estar e qualidade de vida!